État des lieux des recommandations depuis 10 ans portant sur les lombalgies et lombo-radiculalgies aiguës (1ère partie)
Jacques Vaillant
Kinésithér Scient 2014,0556:41-42 - 10/07/2014
Traitement médical et principes généraux de la prise en charge médicale et kinésithérapique
La lombalgie, dans ses formes aiguës ou chroniques, a motivé des recommandations dans plusieurs pays. Le but de ce travail était de faire la synthèse de ces recommandations. Dans un premier temps (octobre-novembre 2013), une recherche sur Pedro mentionnant « Guidelines » comme type de travail et « low back » comme mot clé a permis de déterminer 26 occurrences.
Après complément par les recommandations réalisées en France, et retrait des doublons, il restait 23 recommandations. Parmi elles, 4 étaient focalisées sur des traitements médicaux ou spécifiques et 9 sur le processus de diagnostic médical. Restaient, 8 recommandations sur les formes aiguës et 5 sur les formes chroniques. 5 pour les formes aiguës de lombalgies et 3 pour les formes aiguës de lombo-radiculalgies, et respectivement 3 et 2 pour les formes chroniques (fig. 1).
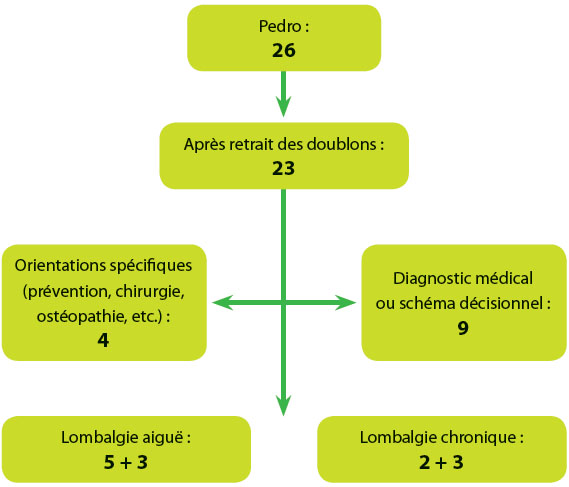 |
| Figure 1 |
À la lecture de ces recommandations, un certain nombre d’accords semble se dégager (tab. I).
| Tableau I Synthèse des recommandations |
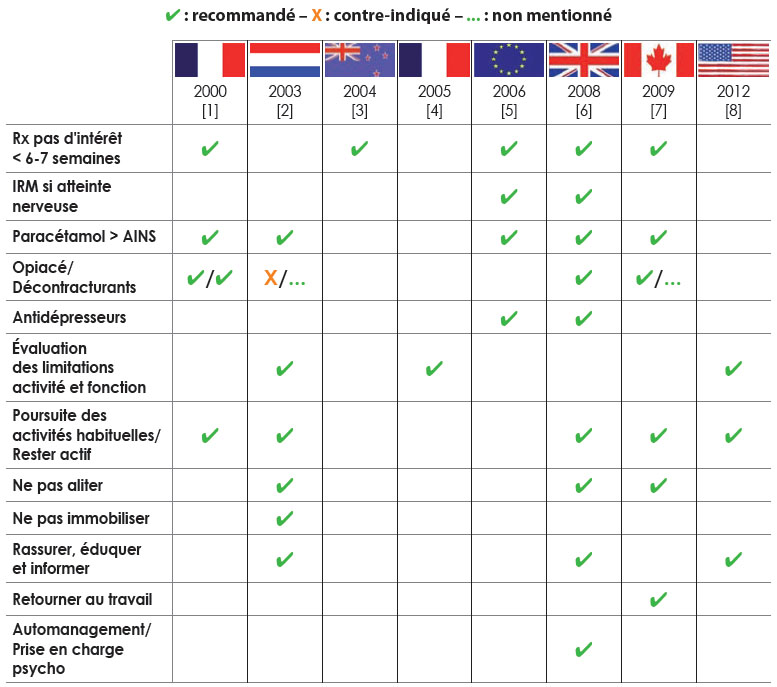 |
Les recommandations s’accordent sur la définition de « drapeaux rouges » contre-indiquant la prise en charge kinésithérapique habituelle. Ces drapeaux rouges, à rechercher avant et durant toute prise en charge, sont :
- les fractures ;
- le processus néoplasique ;
- l'infection ;
- l'inflammation ;
- la sciatique urgente : syndrome queue de cheval, paralysie d’emblée < 3.
Un certain nombre de « drapeaux jaunes » sont également mentionnés. Ces drapeaux jaunes représentent des facteurs identifiés comme potentiellement défavorables à une bonne évolution des symptômes. Il s’agit :
- des risques psychosociaux ;
- de la dépression ;
- de l'impact douloureux et fonctionnel majeur ;
-des épisodes antérieurs (récidives).
Au niveau des examens nécessaires à un diagnostic efficient et à un bon suivi, la majorté des recommandations s’accorde à indiquer que les radiographies n’ont pas d’intérêt avant 6 à 7 semaines d’évolution (sans amélioration). À ce stade, elles recommandent de pratiquer préférentiellement une IRM, plus performante pour établir un diagnostic différentiel. L’IRM est particulièrement indiquée en cas de névralgie associée.
L’usage des AINS n’est pas conseillé. Le paracétamol est la molécule la plus efficace et la mieux tolérée. Elle doit donc être prescrite en priorité. En cas de douleur intense et persistante, les opiacés peuvent être utilisés.
L’évaluation de l’état du patient doit se faire en regard de son état fonctionnel. Aussi, ses limitations d’activités et ses restrictions de participation (aspect social) doivent être renseignées de façon précise, et si possible de façon à la fois qualitative et quantitative. Cette évaluation permet de poser le diagnostic initial, d’établir les choix thérapeutiques, et de suivre l’évolution de l’état du patient.
La grande majorité des recommandations s’accordent pour définir la nécessité de maintenir le patient « actif ». Aussi, il est important d’éduquer ce dernier pour le convaincre de l’intérêt, pour une meilleure évolution, d’éviter l’alitement ou l’immobilisation, et de conserver une activité la plus normale possible.
BIBLIOGRAPHIE
| [1] Prise en charge diagnostique et thérapeutique des lombalgies et lombosciatiques communes de moins de trois mois d’évolution. Paris : ANAES, 2000. [2] Dutch physiotherapy guidelines for low back pain. Physiotherapy 2003;89(2):82-96. [3] Ashton J, Butler M, Bridge M, Griffiths R, Hawtin J, Kendall N, McGrath C, McNaughton H, Mercer S, Nicholls D, Nicholson R, Scott D, Watt J Psychosocial yellow flags. In: Kendall N, Linton S, Main C [New Zealand Accident Compensation Corporation], 2004. [4] Haute Autorité de Santé. Kinésithérapique dans la lombalgie commune. Paris, 2005. [5] European guidelines for the management of acute nonspecific low back pain in primary care. Eur Spine J 2006;15(Suppl. 2):S169–S191. [6] Thorson DC, Bonsell J, Bonte B, Heinitz T, Mueller B, Haake B, Campbell R, Goertz M, Kuku O, Buttermann G, Huddleston P, Locketz A, Timming R, Vo A, Kramer C, McCarren D, Peterson S, Gilbert T, Hecht S, Cella M, Retzer K [Institute for Clinical Systems Improvement (ICSI)] 2010: Adult low back pain. [7] Guideline for the evidence-informed primary care management of low back pain. Toward Optimized Practice (TOP). Alberta (Canada), 2009. [8] Delitto A, George SZ, Dillen LV, Whitman JM, Sowa G, Shekelle P, Denninger TR, Godges JJ [Orthopaedic section of the American physical therapy association (APTA)] Low back pain clinical practice guidelines linked to the International classification of functioning, disability, and health from the Orthopaedic section of the American physical therapy association [with consumer summary]. The Journal of Orthopaedic and Sports Physical Therapy 2012 Apr;42(4):A1-A57. |







